Psoríase: em mês da conscientização, dermatologista fala sobre tabus em torno da doença
Doença inflamatória que atinge a pele, a psoríase não é contagiosa e não possui cura
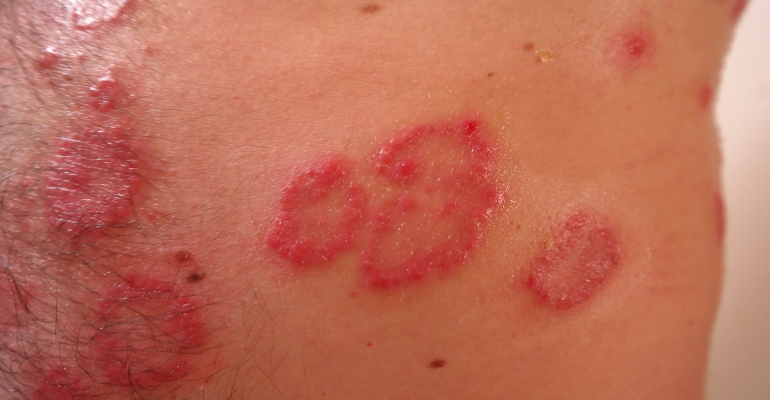
Doença inflamatória que atinge a pele, a psoríase não é contagiosa e não possui cura

Reconhecida por manchas arredondadas e descamativas, a psoríase é uma doença crônica, autoimune e não contagiosa.
O problema afeta cerca de 3% da população mundial, em torno de 125 milhões de pessoas em todo o mundo, sendo 5 milhões apenas no Brasil segundo informações da Campanha Nacional de Conscientização da Psoríase promovida pela Sociedade Brasileira de Dermatologia (SDB).
Apesar de ter sido reconhecida em 2014 por meio de Resolução da Organização Mundial da Saúde (OMS) como uma doença crônica grave, não contagiosa, e sem cura, o Ministério da Saúde ainda não acatou a deliberação, o que implicaria na oferta de medicamentos e tratamentos adequados Sistema Único de Saúde (SUS), até mesmo para casos graves — 10 a 20% dos pacientes.
De acordo com a médica dermatologista Dra. Hellisse Bastos, a doença é inflamatória, mas em cerca de 20% dos casos apresentam fatores genéticos associados. “Esse processo se desencadeia devido um excesso de turnover celular, ou seja, renovação da pele, o que tende a provocar uma maior produção de tecido naquele local. Essa camada córnea exacerbada se dá por alterações nas células epiteliais da derme e epiderme”, explica.
Fatores emocionais também podem desencadear crises da doença ou o inverso. De acordo com pesquisa difundida em junho na revista médica JAMA Dermatology, pessoas com sintomas cutâneos da doença podem elevar à 32% o risco de desenvolvimento de depressão e ansiedade, visto seu impacto na autoestima e socialização.
“A vergonha de expor as áreas, assim como o medo de ser julgado por outras pessoas são alguns dos fatores que levam ao isolamento do paciente que sofre com a doença. A solidão, portanto, se torna um efeito colateral da psoríase muitas vezes. A pessoa passa a se sentir ainda mais deprimida e as crises podem piorar bastante, além das pessoas poderem desconhecer que a doença não é contagiosa e isolar o paciente socialmente, mesmo que ele tende o contrário”, aponta.
Apesar de não haver cura para a doença, tratamentos vira oral, tópica e em pomada podem ser adotados. “A pele é tratada a base de emolientes, hidratantes e pomadas anti-inflamatórias visando a diminuição das lesões descamativas. Porém, por ser inflamatória não é somente a pele que deve ser tratada, mas o organismo como um todo, diminuindo alimentos inflamatórios e conservando hábitos que mantenham o estresse sob controle”, recomenda Dr. Hellisse Bastos.
Suplementação de vitamina D, hormônio que regula a função imunológica, também pode ser adotada juntamente com a de magnésio — usado para que a vitamina D atue de maneira adequada no organismo. “O corpo deve ser estudado em conjunto para que seja decidido qual o tratamento mais eficiente e confortável ao paciente. Ao otimizar a saúde, a pessoa diminui o surgimento de crises, assim como diversos outros tratamentos como corticoide terapia e imunossupressores também podem ser adotados a depender da gravidade de cada caso”, aponta.